肝臓がんの初期症状とは?
 肝臓がんは「沈黙の臓器」と呼ばれる肝臓に発生するため、初期段階では自覚症状がほとんどありません。
肝臓がんは「沈黙の臓器」と呼ばれる肝臓に発生するため、初期段階では自覚症状がほとんどありません。
肝臓には痛みを感じる神経が乏しく、腫瘍がある程度の大きさに育つまでは症状が出にくいのです。そのため、自分では気づかないうちに進行してしまうケースが非常に多く、健康診断や人間ドック、あるいは他の病気の検査で偶然に発見されることが少なくありません。ただし、全く症状がないわけではなく、次のような「体の小さな変化」が初期のサインとして現れることがあります。
初期に現れやすい体の変化
- 疲れやすい、倦怠感が続く
- 体重減少・食欲不振
- 原因不明の微熱
- むくみ(特に足首まわり)
しかし肝臓がんのリスク因子(肝炎ウイルス感染、脂肪肝、飲酒習慣、糖尿病など)がある方は特に注意が必要です。
肝臓がんが進行すると出る症状
肝臓がんは進行するにつれて、徐々に分かりやすい症状が現れてきます。
- お腹の張りやしこりを感じる
- 右上腹部の痛みや圧迫感
- 黄疸(白目や皮膚が黄色くなる)
- お腹に水がたまる(腹水)
- 夜間に足がつる(こむら返り)
- 手のひらや顔に赤い斑点が出る
- 肝性脳症による手の震えや意識の混乱
この段階で見つかると治療選択肢が限られてしまいます。だからこそ「症状がないうちの検査」が非常に大切なのです。
肝臓がんについて
 肝臓はお腹の右上、肋骨の内側に位置する、とても重要な臓器です。
肝臓はお腹の右上、肋骨の内側に位置する、とても重要な臓器です。
体に必要な物質をつくったり、エネルギーを蓄えたり、不要な毒素を分解・排出したりと、毎日フル稼働で働いています。
肝臓がんは男性に多く、高齢になるほどリスクが高まります
肝臓がんは女性に比べ、男性がかかる割合が約2倍。特に50代以降から患者数が増え、80代後半にかけて急激に増える傾向があります。 また、肝臓がんは進行すると治療が難しく、予後も厳しい病気です。たとえば2015年のデータでは、早期のステージIでも生存率は63.2%にとどまっており、段階が進むにつれて大きく低下しています。
だからこそ「早期発見」がとても大切になります。
慢性肝炎や肝硬変を見逃さないことが、肝臓がん予防につながります
肝臓がんは、慢性肝炎や肝硬変を経て発症するケースが多く見られます。慢性肝炎は主に肝炎ウイルスが原因で、炎症が続くことで肝細胞が傷み、その修復過程で線維が蓄積。やがて肝臓全体が硬くなり「肝硬変」に至ります。肝硬変が悪化すると、肝臓がんのリスクが一気に高まります。
近年ではウイルスだけでなく「脂肪肝炎」にも注目が集まっています。脂肪肝炎は生活習慣や代謝異常が背景にあり、これが進行すると肝硬変、さらに肝臓がんへと発展する可能性があります。つまり、肝臓がんを防ぐには、慢性肝炎や脂肪肝炎をできるだけ早く発見し、治療を始めることが何よりも重要です。
肝硬変・肝臓がんのリスクを高める肝臓病と原因
| 肝硬変の前段階 | 主な原因 |
|---|---|
| ウイルス性慢性肝炎 | ・B型肝炎ウイルス(HBV) ・C型肝炎ウイルス(HCV) |
| 非ウイルス性肝炎 | ・アルコール性脂肪肝炎(多量の飲酒) ・非アルコール性脂肪肝炎(NASH、MASH):肥満、糖尿病、脂質異常症、高血圧など ・その他(自己免疫性肝炎 等) |
このうち、非アルコール性脂肪肝炎については後ほど詳しく説明します。
肝炎ウイルスは依然として主要な原因
肝臓がんの約9割は「肝細胞がん」と呼ばれるもので、これまではウイルス性が多くを占めていました。 ただし近年はC型肝炎治療の進歩によって、非ウイルス性肝臓がんが増加し、今では全体の約半数に達しています。 非ウイルス性の中で最も多いのはアルコール性(32.3%)、次いで脂肪性肝疾患(15.1%)と報告されています。
生活習慣やストレスからくる肝臓がんも増加中
C型肝炎に関しては95%以上が治療で完治できるようになり、ウイルス性肝臓がんは減少してきました。 しかしその一方で増えているのが「脂肪肝」による肝臓がんです。運動不足やストレス、食生活の乱れから、アルコールを飲まない方でも脂肪肝になるリスクがあります。さらに糖尿病や肥満、メタボリックシンドロームと合併することも少なくありません。
特に脂肪肝が進んだ「MASH」は、肝臓がんのリスクが高い状態です。放置すると10年後には10~20%が肝硬変へ進み、その中の数%が肝臓がんを発症するといわれています。脂肪肝を持っている方は、定期的なチェックと早期の治療介入がとても大切です。
肝臓がんになりやすい人
 肝臓がんになりやすい人には、いくつかの特徴があります。
肝臓がんになりやすい人には、いくつかの特徴があります。
以下のようなリスク要因を持つ人は、肝臓がんになる可能性が高くなるので、注意が必要です。
肝炎ウイルスに
感染している人
B型やC型の肝炎ウイルスに感染していると、長期的に肝臓にダメージを与え、肝硬変を経て肝臓がんを引き起こすことがあります。特にC型肝炎は肝臓がんの主な原因の一つです。
脂肪肝や糖尿病がある人
肥満や糖尿病があると、肝臓に脂肪がたまりやすくなり、これが進行すると肝臓に炎症を引き起こして肝硬変を招くことがあります。これも肝臓がんのリスクを高めます。近年、糖尿病治療薬であるGLP-1受容体アナログやSGLT2阻害薬により肝硬変の進展予防や肝炎の改善効果などの報告もあり、専門的な治療が可能となっています。
肝臓がんの主な原因と割合
肝臓がんには、原発性肝臓がんと転移性肝臓がんの2種類があります。
原発性肝臓がんは肝臓そのものから発生するがんで、そのうち約90%が肝細胞がん、残りの約10%が胆管細胞がんです。
一方、転移性肝臓がんは他の臓器で発生したがんが肝臓に転移したものを指します。
肝細胞がんの主な原因には、肝炎ウイルス感染、アルコール性肝障害、脂肪性肝疾患(脂肪肝)、自己免疫性肝炎、原発性胆汁性胆管炎などが挙げられます。
肝がんと肝炎ウイルス
以前は肝細胞がんの原因の約70%がC型肝炎、約20%がB型肝炎とされていましたが、
治療法の進歩により発がんリスクを大きく下げることが可能になっています。
B型肝炎ウイルス(HBV)
B型肝炎ウイルスに感染すると、慢性肝炎や肝硬変を経て肝がんに進展するケースが多くみられます。
また、ウイルスが肝細胞の遺伝子に入り込んで発がんの引き金となる場合もあり、 肝機能が比較的良好な段階からがんが進行することもあります。
そのため、核酸アナログ製剤による抗ウイルス療法と定期的な画像検査が重要です。
C型肝炎ウイルス(HCV)
C型肝炎は血液や体液を介して感染し、慢性化しやすいのが特徴です。
感染から20〜30年経過すると、慢性肝炎や肝硬変を経て肝がんに進展することがあります。
しかし現在では、DAAs(直接作用型抗ウイルス薬)の登場により、 ほぼ100%近い確率でウイルスの排除が可能となっています。
脂肪性肝疾患(脂肪肝)
肝がんの約10%を占める原因が非アルコール性脂肪性肝炎(NASH)です。
NASHは肥満や糖尿病、高血圧などの生活習慣病に関連しており、近年患者数が増加しています。
現在では、これらの代謝異常との関連を明確にするために、
MASLD(代謝異常関連脂肪性肝疾患)や MASH(代謝異常関連脂肪性肝炎)という新しい診断名も使用されています。
脂肪肝の中でも炎症の程度や線維化の有無を評価し、肝硬変や肝がんへの進展リスクを判断することが大切です。
専門医による精査を受け、早期に治療や生活改善を始めることが推奨されます。
また、過度なダイエットやリバウンドによっても脂肪肝が悪化する場合があり、
痩せている方やアルコールを摂取しない方でも肝がんリスクはゼロではありません。
食事・運動などの生活習慣を整え、脂肪肝から脂肪性肝炎への進行を防ぐことが重要です。
肝臓がんの検査・診断方法
肝臓がんは、早期に発見できれば治療の選択肢が広がり、予後も改善する可能性が高くなります。
しかし初期の段階では自覚症状がほとんどないため、定期的な検査が非常に重要です。
当院では、肝臓がんを早期に見つけるための各種検査を、患者さま一人ひとりの状態に合わせて実施しています。
腹部超音波検査(エコー)
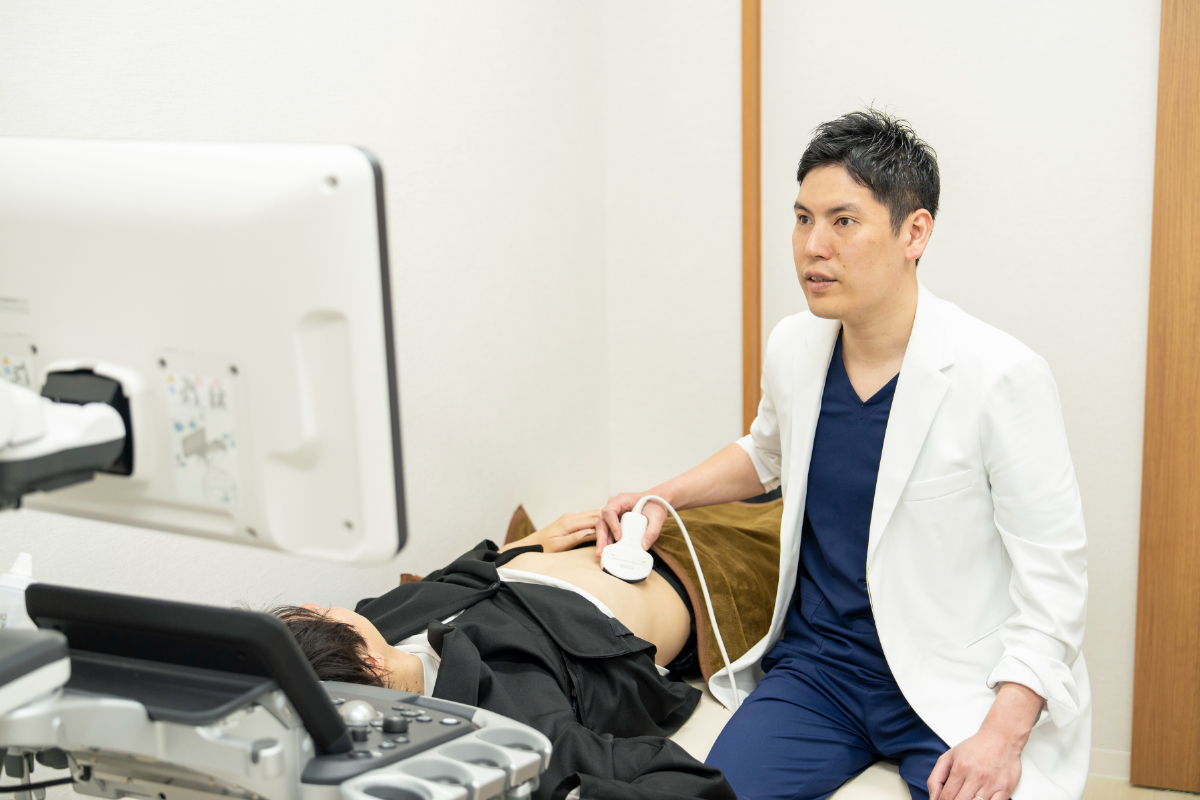
肝臓がん検査の第一段階として、腹部超音波検査(エコー)を行います。
超音波を使用して、肝臓の形や大きさ、腫瘍の有無、血流の状態を非侵襲的に確認できます。
定期的にエコー検査を受けることで、肝臓がんの早期発見につながります。
肝臓の血液検査

肝機能や腫瘍マーカーを調べる血液検査も重要です。
特にAFP(αフェトプロテイン)やPIVKA-IIなどの腫瘍マーカーを測定することで、 がんの可能性を早期に把握できます。
ただし、これらの値だけでは確定診断はできないため、超音波検査などと組み合わせて総合的に評価します。
CT・MRI検査
超音波検査や血液検査で異常が見つかった場合は、CTやMRI検査で詳細な画像診断を行います。
これにより、肝臓がんの大きさ・位置・数・転移の有無を正確に把握できます。
当院では、これらの高度検査が必要な場合、連携医療機関への紹介体制を整えており、 専門的な検査をスムーズに受けていただけます。
肝臓がんの治療
肝臓がんの治療は、がんの進行度や肝機能の状態、全身の健康状態によって異なります。
当院では、患者さま一人ひとりに合わせた治療方針を提案し、早期発見・早期治療を重視しています。
定期的なモニタリングと経過観察
当院では、肝臓がんの早期発見を目指して、定期的な超音波検査や血液検査を行い、肝臓の状態を継続的に観察しています。
特にリスクの高い方には、定期検査を通じてがんの兆候を早期に捉え、必要に応じて速やかに対応いたします。
生活習慣の改善指導

肝臓がんの予防には、生活習慣の改善が欠かせません。
当院では、患者さまの生活背景に合わせて食事・運動・アルコール摂取の指導を行い、 肝臓に負担をかけない生活をサポートします。
特に体重管理や飲酒制限は、再発予防にもつながります。
薬物療法によるサポート

肝臓がんや合併症の症状を軽減するため、薬物療法も行っています。
肝機能を保護する薬、肝炎ウイルス治療薬、痛みを和らげる鎮痛薬などを用いて、
患者さまができるだけ快適に過ごせるようサポートいたします。
専門施設への紹介
肝臓がんが発見された場合には、連携医療機関への紹介を迅速に行います。
外科的治療、化学療法、ラジオ波焼灼療法(RFA)などの専門的な治療が必要な際は、
適切な医療機関と連携し、スムーズな治療移行をサポートします。









